Срочная публикация научной статьи
+7 995 770 98 40
+7 995 202 54 42
info@journalpro.ru
Клинический случай трудности диагностики экзогенного аллергического альвеолита
Рубрика: Медицинские науки
Журнал: « Евразийский Научный Журнал №10 2016» (октябрь)
Количество просмотров статьи: 5237
Показать PDF версию Клинический случай трудности диагностики экзогенного аллергического альвеолита
Александр Владимирович Медведев,
старший научный сотрудник,
Мазаева Лариса Алексеевна,
научный сотрудник,
Федеральное государственное
бюджетное научное учреждение
«Центральный НИИ туберкулеза», г. Москва,
Городская клиническая больница № 24, г. Москва.
E-mail: alexmedved_1@mail.ru
В настоящее время разработан алгоритм диагностики и дифференциальной диагностики экзогенного аллергического альвеолита (ЭАА), включающий анализ анамнестических, клинических, функциональных, рентгенологических, эндоскопических методов (1 – 3). Однако, в некоторых случаях проведение диагностики этого интерстициального заболевания вызывает определенные трудности. Экзогенный аллергический альвеолит составляет около 10 % интерстициальных заболеваний легких (4), причем процент диагностической ошибки, следовательно назначенного лечения при первичной диагностике велик и составляет 60– 70 % (5). В каждом третьем случае, особенно двусторонней диссеминации, природа легочной патологии остается неясной (6). Несвоевременная диагностика отрицательно влияет на эффективность лечения и ухудшает прогноз заболевания. В этой работе представлено клиническое наблюдение, демонстрирующее трудность диагностики ЭАА.
Больная А, 50 лет, поступила в пульмонологическое отделение филиала № 1 ГКБ № 24 с жалобами на одышку при незначительной физической нагрузке (ходьба до 50 метров по ровной поверхности или подъем не выше второго этажа), малопродуктивный кашель с отделением скудного количества слизистой мокроты, общую слабость, повышение Т тела до 38 С на амбулаторном этапе.
Анамнез настоящего заболевания. Никогда не курила, однако имела профессиональную вредность: более 25 лет работала медицинской сестрой в ортопедической мастерской в отделении по изготовлению слепков для обуви, имела контакт с гипсом, тальком, химическими реагентами (резорцин). До 2016 года респираторных симптомов не возникало. Аллергический анамнез не отягощен, контакт с инфекционными больными отрицает. В июле этого года появилась одышка при ходьбе, покашливание, быстрая утомляемость, снизилась толерантность физической нагрузки. К врачу не обращалась, продолжала работать. С начала сентября повысилась температура тела до 38,3 С, усилился кашель, одышка. Больная обследована участковым врачом по месту жительства и фтизиатром противотуберкулезного диспансера.
При обследовании на амбулаторном этапе в клиническом анализе крови обращала на себя внимание эозинофилия до 14 % при нормальном уровне лейкоцитов и СОЭ (анализ крови от 07.09.16г: Гемоглобин 113 г/л, эр. 4,7 Тромб 318 тысяч, э – 14 %, п – 1, с – 41, б – 1, л – 47, м – 6, СОЭ – 18 мм/ч), при проведении спирометрического исследования «значительное снижение вентиляционной способности легких по смешанному типу»; отсутствие микобактерий туберкулёза и атипических клеток в общем анализе мокроты с выявлением значительного количества альвеолярных макрофагов и лейкоцитов в поле зрения методом простой микроскопии. Также при консультации фтизиатра противотуберкулезного диспансера специфический процесс исключен. Данные, полученные при рентгенографии, трактовались как «внебольничная двусторонняя нижнедолевая пневмония». С этим диагнозом больная госпитализирована в пульмонологическое отделение ГКБ № 24.
Данные физикального обследования при поступлении в пульмонологическое отделение: Общее состояние средней степени тяжести. Правильного астенического телосложения, пониженного питания (рост 165 см, вес 55 кг). Т – 37,2 С в подмышечных впадинах. Сатурация крови по кислороду пульс оксиметром – 92 %. Кожные покровы телесного цвета, видимые слизистые бледно – розовые. Отеков нет. Периферические лимфоузлы, доступные пальпации, не увеличены. Костно – мышечная система без видимой патологии. Молочные железы без очаговых уплотнений. Над легкими перкуторно легочный звук с умеренным коробочным оттенком в подлопаточных отделах с обеих сторон, аускультативно дыхание проводится во все отделы, везикулярное, над нижней долей правого и левого легкого выслушиваются влажные крепитирующие хрипы по типу «целовановых», одышка смешанного характера, тахипноэ - 22 в мин. Тоны сердца ясные, частотой 94 в мин, АД 110/80 мм рт ст. Язык умеренно обложен белым налётом, влажный. Зев чистый, без налёта. Живот мягкий, безболезненный. Печень не увеличена (размеры по Курлову 9 на 8 на 7 см). Селезенка не пальпируется. Физиологические отправления в норме.
Результаты лабораторных исследований:
Общий анализ крови: Гемоглобин 125 г/л, Л – 13,5 х109/л; палочкоядерные нейтрофилы – 1%, с – 52, э – 28 %, л – 13, м – 6, СОЭ – 25 мм/ч.
Общий анализ мочи – удвес1025,Л-1-3,эритроциты – нет, эпителий плоский единичный, бактерий – нет, то есть анализ мочи без патологии.
Глюкоза крови– 4,0 ммоль/л.
Общий анализ мокроты: слизистая, альвеолярные макрофаги и лейкоциты – в умеренном количестве, эозинофилы – 30 % (!), микобактерии туберкулеза и атипические клетки – не обнаружены.
Биохимический анализ крови: Общий белок 69 г/л, креатинин 87,0 мкмоль/л, мочевина 5,8 ммоль/л, общий билирубин 12,0 мкмоль/л, натрий 141,6 мкмоль/л, калий 4,3 ммоль/л, аланинаминотрансфераза – 28 ед/л, аспартатаминотрансфераза – 29 ед/л, СРБ – 2,7 мг/дл, серомукоид 0,41 ед.
При анализе данных лабораторного обследования, обращает на себя внимание отсутствие анемии и гипотротеинемии, лейкоцитоз до 13,5 тысяч без сдвига лейкоцитарной формулы влево, тенденция к нарастанию эозинофилии периферической крови в динамике, эозинофилия мокроты, а также повышение неспецифических показателей острой фазы воспалительного процесса - С реактивного белка и серомукоида.
Результат функционального исследования: спирометрии и диффузионной способности легких отражен в таблице № 1.
Таблица № 1.
Данные функционального обследования больной ЭАА.
| Показатель | До пробы с бронхолитиком | После пробы с 400мкг вентолина | ||
| Абсолютные значения (л) | % от должных величин | Абсолютные значения (л) | % от должных величин | |
| ЖЕЛ | 2,13 | 67 | ||
| ФЖЕЛ | 2,09 | 64 | 2,18 | 73 |
| ОФВ 1 | 1,24 | 52 | 1,28 | 56 |
| ОФВ1/ФЖЕЛ | 46 | 52 | 48 | 56 |
| ПСВ | 3,48 | 57 | 3,67 | 68 |
| МСВ 75 | 56 | 71 | 58 | 79 |
| МСВ 50 | 0,48 | 13 | 0,58 | 21 |
| МСВ 25 | 0,23 | 15 | 0,27 | 19 |
| DCLO unc (mM/min/kPA | 3,64 | 47 | ||
| DCLO cor (mM/min/kPA | 3,64 | 47 | ||
| DL/VA mM/min/kPA/L | 1,24 | 74 | ||
| VA/L | 2,94 | 63 | ||
Как видно из таблицы № 1 больной регистрируются преимущественно рестриктивные изменения – уменьшение жизненной ёмкости лёгких (ЖЕЛ до 74 % и форсированной жизненной емкости (ФЖЕЛ – 64%), пиковой скорости выдоха (ПСВ до 57%), а также снижение скорости выдоха на всех уровнях проходимости бронхов: объем форсированного выдоха за первую секунду (ОФВ 1 – 52 %), скорость выдоха на уровне крупных бронхов (МСВ 75 – 35 %), на уровне средних бронхов (МСВ 50 – 13 %), мелких бронхов МСВ 25 – 15 %. Проба с 400мкг вентолина дала отрицательный результат: отсутствует прирост функциональных показателей, что свидетельствует об отсутствии восстановление проходимости бронхов после ингаляции бронхолитика и против обструктивного варианта нарушения вентиляции этой больной. Исследование диффузионной способности лёгких свидетельствует о выраженных перфузионно – вентиляционных нарушениях: диффузия СО через альвеолярно – капиллярную мембрану – 47 mM/min (кРА), то есть почти в два раза ниже нормы.
При рентгенологическом обследовании получены следующие данные (рентгенограмма № 1).
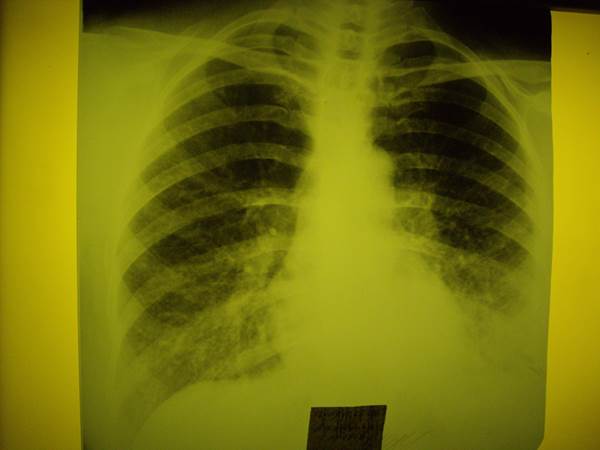
На обзорной рентгенограмме органов грудной клетки отмечается обогащение легочного рисунка за счет диффузного пневмосклероза, а также периваскулярной и перибронхиальной инфильтрации, интерстициальной инфильтрации, преимущественно в нижних долях правого и левого легкого. Кроме того, отмечается расширение и уплотнение корней легких, больше левого, расширение основных стволов легочной артерии (косвенный признак легочной гипертензии).
Более детальную информацию о характере патологических изменений легочной ткани можно получить, анализируя результаты компьютерной томографии органов грудной клетки (компьютерная томография органов грудной клетки № 1).
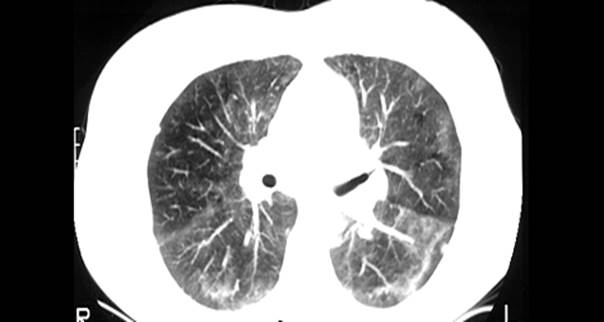
Компьютерная томография №1.
На КТ органов грудной клетки № 1 отмечается перестройка структур легочной ткани за счет двусторонней паренхиматозно – интерстициальной инфильтрации и гранулематозных образований по ходу субсегментарных бронхов. В центральных и кортикальных отделах обоих легких определяются полигональные уплотнения легочной ткани по типу «матового стека» и участков локального фиброза. Внутригрудные лимфатические узлы увеличены, преимущественно слева, за счет перинодулярной инфильтрации. Уплотнены плевральные оболочки. Сердце в размерах не увеличено. Выявлено также расширение основных стволов легочной артерии.
При бронхологическом исследовании проходимость бронхов прослеживается до глубоких отделов. Признаков гнойного бактериального воспаления в бронхах нет. Общая картина катарального эндобронхита. Выполнена браш – биопсия слизистой Б3 верхнедолевого бронха левого легкого. При цитологическом исследовании биопсийного материала выявлены пласты неизмененного цилиндрического эпителия.
На ЭКГ – синусовая тахикардия 120 в мин, вертикальное положение ЭОС.
При эхокардиографии - признаки гипертрофии правых отделов и легочной гипертензии средней степени тяжести (конечно – диастолический размер правого желудочка – 2,98 см (то есть в 1,5 раза больше нормы), увеличен размер полости правого предсердия – более 4,0 на 6,1 см (норма 3,8 на 4,6 см), среднее давление в легочной артерии 55 мм рт ст, при доплерографии определена регургитация на уровне трикуспидального клапана 2 – 3 степени, на уровне клапана легочной артерии – 2 степени.
Таким образом, на основании:
1. Жалоб больной: наличия сухого кашля, нарастающей одышки,
2. Анамнеза заболевания (острое начало, прогрессирующее течение заболевания),
3. Длительного стажа профессиональной вредности (тальк, гипс),
4. Патогомоничных аускультативных феноменов,
5. Эозинофилии крови и мокроты,
6.Симптома двусторонней диссеминации при рентгенологическом исследовании,
7. Рестриктивного типа нарушения вентиляции со снижением диффузионной способности легких,
8. Гипертрофии правых отделов сердца и легочной гипертензии с формированием хронического легочного сердца при отсутствии кардиальной патологии в анамнезе
В качестве «рабочей» гипотезы» диагностирован:
Экзогенный токсико – аллергический альвеолит, неуточненный этиологический вариант, ДН 2 ст. Хроническое легочное сердце в стадии субкомпенсации. Недостаточность кровообращения 2 А ст.
Больной назначена терапия:
1. Дексазон 12 мкг в/в капельно,
2. Преднизолон перорально 25 мг/сут
3. Омепразол 20 мг 1 таблетки 2 раза в день
4. Верапамил 40 мг 3 раза в день
5. Престариум 2 мг/сут
6. Сеансы плазмофереза
7. Длительная малопоточная оксигенотерапия.
Проводимая терапия преследовала цель уменьшить выраженность иммунологического воспаления, то есть была патогенетической, была направлена на коррекцию легочной гипертензии, уменьшение недостаточности кровообращения и гипоксемии.
Однако, в течение трех дней происходило ухудшение состояния больной:
· Нарастала отдышка
· Отсутствовала регрессия аускультативных феноменов.
· Нарастала гипоксемия SpО2 – 84 – 78 %.
На четвертый день госпитализации у больной появился увеличенный лимфатический узел на переднее – боковой поверхности шеи, в области прикрепления груднино – ключично – сосцевидной мышцы, безболезненный, диаметром менее 1 см, мягкоэластичный, не спаянный с окружающими тканями, который был подвергнут пункционной биопсии. При цитологическом исследовании биопсийного материала цитограмма метастаза железистого рака.
Диагностическая концепция изменена. План расширенного диагностического поиска включал в себя:
· Рентгеноскопию желудка или эзофагогастроскопию.
· УЗИ щитовидной железы и молочных желез
· Консультацию гинеколога и УЗИ малого таза
· ФБС повторно с транбронхиальной биопсией легочной ткани и пункцией внутригрудных лимфоузлов.
Таким образом, проводился поиск «первичного очага», органами – мишенями выбраны органы, слизистая которых имеет железистую ткань.
Кроме того планировалось проведение УЗИ органов брюшной полости для исключения метастатического их поражения (генерализации процесса).
В результате диагностических мероприятий получены следующие данные:
1. При рентгеноскопии желудка признаки хронического гастрита без язвенного дефекта и «симптомов ниши». ЭГДС не проведена из – за состояния больной.
2. При ультразвуковом исследовании щитовидной железы выявлено кистозного образование правой до 0,8 см в диаметре, при УЗИ молочных желез – инволютивные изменения.
3. При осмотре гинеколога и УЗИ малого таза – миома матки 5 – 6 недель.
4. КТ органов грудной клетки и ФБС не выполнены по техническим причинам.
5. При УЗИ органов брюшной полости признаки хронического бескалькулезного холецистита, диффузных изменений поджелудочной железы. Патологии почек не выявлено. Таким образом, обследование не выявило первичный очаг онкологического процесса.
Несмотря на лечебные и диагностические мероприятия, состояние больной прогрессивно ухудшалось. Проводилась коррекция терапии: системные кортикостероиды отменены, проводилась терапия бронхолитиками (беродуал) и муколитиками (лазольван) через небулайзер, ингаляционными кортикостероидами (пульмикорт), продолжена оксигенотерапия, ситуационно - симптоматическая терапия. При явлениях нарастающей дыхательной недостаточности больная умерла на 8 день пребывания в стационаре.
Непосредственно перед смертью, у больной регистрировалась гипотония, однократно кровохарканье, развился цианоз губ, лица, верхней половины туловища, регистрировалась отрицательная динамика на ЭКГ – смещение электрической оси сердца вправо, появилась блокада правой ножки пучка Гиса, элевация сегмента ST в 2,3 отведениях, AVF, депрессия Т в V 1 – V4, что не исключало развитие у больной тромбоэмболии мелких ветвей легочной артерии.
На патологоанатомическое исследование больная направлена с клиническим диагнозом: Рак 4 стадии без первичного выявленного очага с метастазами в шейный лимфоузел слева, легкие. (Т4.N3.М1). ДН 3 ст. Миома матки 5 – 6 недель.
На вскрытии во всех отделах ткань легкого красного цвета, с поверхности разреза стекает большое количество розовой пенистой жидкости, что свидетельствует о двустороннем отёке легких. По ходу сосудов (артериол, венул, лимфатических сосудов) определяются мелкие белесоватого цвета узелки диаметром до 0,1 см (макропрепарат № 1- макропрепарат легких).
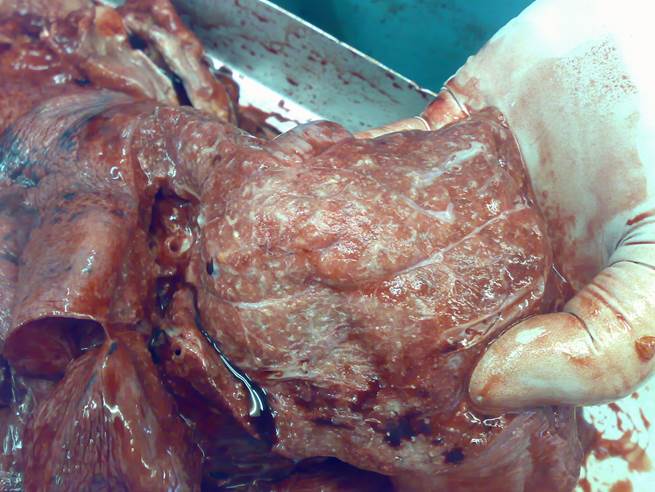
Макропрепарат № 1 - макропрепарат легких.
Сердце в размерах не увеличено, миокард эластичный, без следов некроза. Полости сердца не расширены. Тромботических масс ни в полостях сердца и в легочной ткани нет. Желудок размерами 16 см по малой и 25 см по большой кривизне. Слизистая желудка бледно – розовая, складчатая. В области дна желудка определяется участок размерами 6,0 на 8,0 см, где складки слизистой отсутствуют. Слизистая оболочка в этой зоне неровная, со сглаженной бугристостью, не смещается по отношению к другим слоям стенки (макропрепарат № 2).
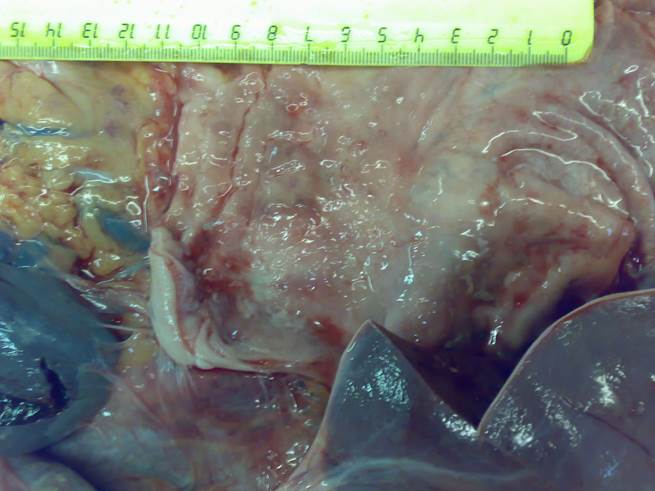
Макропрепарат № 2 - макропрепарат дна желудка.
При цитологическом исследовании материала слизистой дна желудка (Материал цитологического исследования № 1) выявлена инфильтрация стромы фундального отдела желудка персневидно - клеточными клетками.
На разрезе описанного участка стенка желудка резко утолщена до 1,0 см (норма 0,3 см) то есть более чем в 3 раза, она белесоватого цвета, плотной консистенции.
При цитологическом исследовании отмечается массивная инфильтрация стенки дна желудка онкологическими клетками железистой аденокарциномы, «перстневидно – клеточный рак».
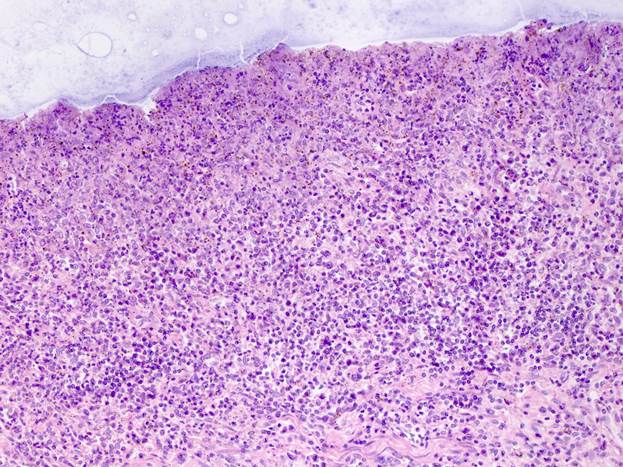
Материал цитологического исследования № 1 - дно желудка.
Аналогичный персневидноклеточный аденокарциноид встречается по ходу лимфатических сосудов легких, что подтверждает метастатический процесс рака желудка в легочную ткань (материал цитологического исследования № 2).
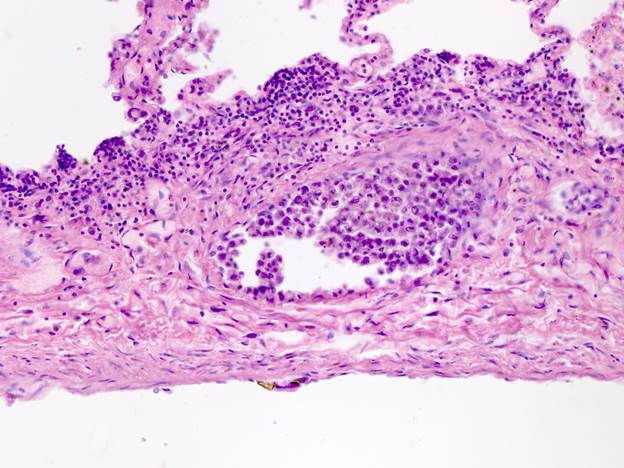
Результат цитологического исследования № 2 – метастатический процесс персневидных клеток дна желудка в сосуды легких.
Как известно, рак желудка занимает четвертое место по распостранённости и второе место по смертности, уступая только раку легкого. Первичными органами метастазирования при раке желудка является печень, большой и малый сальник, брыжеечные лимфатические узлы, то есть зоны первичного регионарного лимфооотока.
Фундальный рак сравнительно редок и занимает всего 0,2 % случаев рака желудка. Следует подчеркнуть, что перстневидно – клеточный рак чаще поражает лиц молодого возраста (моложе 40лет), в основном женщин, в отличие от других форм рака желудка, поражающих лиц обоего пола старше 65 лет. Этот вид железистого рака отличается стремительным ростом (в течение нескольких месяцев) и склонностью к метастазированию преимущественно лимфогенным путем (7).
Данное клиническое наблюдение интересно как случай метастатического поражения легких при «немом» раке желудка (отсутствие болей и диспепсии, стертость «малых признаков»), а также интересно как случай ошибочной диагностики экзогенного аллергического альвеолита при наличии формальных диагностических признаков:
1. Острое начало,
2. Быстрое течение,
3. Патогомоничные аускультативные феномены,
4. Двусторонняя рентгенологическая диссеминация,
5. Рестриктивный тип нарушения вентиляции со снижением диффузионной способности легких.
Список использованных литературных источников.
- Авдеев С.Н, Авдеева О.Е, Чучалин А.Г. «Экзогенный аллергический альвеолит».// Русский медицинский журнал», 2007 г, № 6, стр.20 – 32.
- Горячкина Л.А, Кашкина К.П. «Клиническая аллергология и иммунология», Москва, «Издательство Медицина», 2009 г.
- Aquino S.L//Radiol. Clin. North Am. 2005 V 43, p. 431.
- Попова Е.И. «Кашель при интерстициальных заболеваниях лёгких»// Журнал «Врач», 2008 г. № 2, стр.12 – 15.
- Терехова Е.П. «Эффективная фармакотерапия экзогенного аллергического альвеолита» //Пульмонология и оториноларингология, № 3/39/2013.
- Н. В. Жукова, М.А. Захарова. «Диссеминированные поражение лёгких». Крымский терапевтический журнал, № 1, 2013 г.
- Бесова Н.С, Бяхов М.Ю. «Клинические рекомендации по диагностике и лечению рака желудка». Москва, «Медицина», 2014 г.









